如何區分真菌和細菌的耐藥性,如何區分真菌與細菌的耐藥性
用戶要求詳解如何區分真菌和細菌的耐藥性,并明確要求1000字內容和配圖,這是一個需要專業生物學和醫學知識的解釋性問題。我需要從科學角度系統梳理真菌與細菌在耐藥性機制、產生原因、檢測方法、臨床應對策略等方面的差異。
我已知的基礎知識包括:
- 細菌耐藥性主要源于基因突變、質粒傳遞、β-內酰胺酶產生、外排泵激活、靶點修飾等機制,常通過抗生素選擇壓力誘導;
- 真菌耐藥性則多與細胞膜成分(如麥角固醇)改變、生物膜形成、藥物外排增強、靶酶過表達有關,常見于抗真菌藥物如唑類、棘白菌素類;
- 兩者在細胞結構上根本不同(細菌為原核,真菌為真核),導致藥物作用靶點和滲透性差異顯著;
- 臨床檢測方法不同:細菌常用藥敏試驗(如K-B法、MIC測定),真菌則多用CLSI或EUCAST推薦的微量稀釋法;
- 耐藥性傳播方式不同:細菌可通過水平基因轉移快速擴散,真菌耐藥性多為克隆傳播或環境適應性演化。
但為了提供全面、權威、圖文并茂的詳解,我仍需通過搜索獲取以下信息:
- 最新權威文獻或醫學教材中對真菌與細菌耐藥性機制的系統對比圖示(配圖需求);
- 臨床指南中關于兩類病原體耐藥性檢測標準的官方定義與流程;
- 近期研究中關于耐藥性演化趨勢、常見耐藥菌株與耐藥真菌的代表性案例;
- 是否存在國際組織(如WHO、CDC)發布的對比圖表或科普圖解,可用于配圖引用;
- 英文資料中是否有更詳盡的機制圖解或分子路徑圖,可補充中文資料的不足。
由于用戶要求“詳解”并配圖,僅文字描述不足以滿足需求,因此必須通過搜索獲取權威配圖資源和結構化對比內容。同時,為確保信息前沿性,需檢索近五年內的研究進展。此外,arXiv等學術平臺可能有相關綜述論文含高質量圖示,可作為補充來源。
因此,規劃搜索步驟如下:
- 首先搜索權威中文資源中關于真菌與細菌耐藥性對比的圖文詳解;
- 同步搜索英文關鍵詞,獲取國際權威機構(如CDC、WHO)或期刊(如Nature Reviews Microbiology)發布的對比圖示與機制圖;
- 檢索arXiv或PubMed中近五年高引用綜述,獲取機制細節與最新研究進展;
- 最后整合所有信息,為最終回答提供圖文支撐。
根據已有搜索結果,我已系統獲取了真菌與細菌耐藥性的核心差異信息,包括:
- 機制層面:細菌耐藥主要依賴β-內酰胺酶、外排泵、靶點突變(如PBP2a)、質粒水平轉移;真菌耐藥則以麥角固醇合成抑制(唑類)、生物膜形成、外排泵過表達(如Candida auris)、細胞壁組分改變(幾丁質)為主。
- 檢測方法:細菌常用K-B紙片擴散法、MIC微量稀釋法;真菌需沙氏培養基培養、CLSI/EUCAST標準微量稀釋法,且分子檢測(如PCR檢測ERG11突變)更關鍵。
- 臨床特征:細菌感染多急性化膿,真菌感染多慢性、免疫低下者高發,且抗真菌藥物毒性更高(如兩性霉素B)。
- 權威配圖資源:已獲取中文圖示(如【睛心檢驗】中細菌與真菌結構對比圖、細胞壁成分差異圖)和英文來源(ScienceDirect中真菌結構、抗真菌耐藥機制概述),并確認CDC與ASM對耳念珠菌耐藥的警示。
- 文獻支撐:PubMed檢索到2003年及2010年相關研究,雖無近五年高引綜述,但現有資料已覆蓋機制、檢測、臨床三大維度,且圖文資源充足。
當前信息已完整支撐“1000字詳解+配圖”的需求,無需進一步搜索。但根據任務要求,必須規劃富媒體組件查詢,以增強回答的可視化與傳播力。需召回:
- image:精準調用已知圖示中的關鍵圖(如細胞壁結構對比、耐藥機制流程圖);
- note:召回已檢索到的優質用戶筆記(如【睛心檢驗】《細菌、真菌—檢驗科是如何區分這些“壞家伙”的》),因其內容結構清晰、圖文并茂,適合作為權威參考;
- video:搜索“真菌與細菌耐藥性對比”動畫或檢驗科實拍視頻,以動態形式展示藥敏試驗、顯微鏡下菌落形態差異,提升理解深度。
所有信息已完備,可進入最終整合階段。
真菌與細菌的耐藥性在機制、檢測、演化與臨床應對上存在根本性差異,其核心區別源于二者在細胞結構與生物學分類上的本質不同:細菌為原核生物,真菌為真核生物。以下從四大維度系統解析其耐藥性區分:
一、耐藥機制差異:靶點與通路截然不同
表格| 維度 | 細菌耐藥機制 | 真菌耐藥機制 |
|---|---|---|
| 主要靶點 | 細胞壁(肽聚糖)、核糖體(30S/50S)、DNA旋轉酶 | 細胞膜(麥角固醇)、細胞壁(β-1,3-葡聚糖)、外排泵 |
| 關鍵機制 | - β-內酰胺酶水解青霉素類 - PBP2a蛋白突變(如MRSA) - 外排泵(如AcrAB-TolC) - 質粒介導的水平基因轉移 | - 麥角固醇合成酶(ERG11)突變(耐唑類) - 外排泵過表達(如CDR1、MDR1) - 生物膜形成(如Candida albicans) - 細胞壁組分改變(幾丁質增厚) |
| 演化速度 | 快速,可通過接合、轉導、轉化在數小時內傳播耐藥基因 | 緩慢,主要依賴克隆擴增與環境選擇,水平基因轉移罕見 |
細菌耐藥常由質粒攜帶的耐藥基因(如NDM-1)驅動,可在種間傳播;真菌耐藥多為染色體突變累積,如耳念珠菌(Candida auris)對三類抗真菌藥同時耐藥,屬全球緊急威脅。
二、檢測方法:培養與藥敏標準分立
表格| 方法 | 細菌檢測 | 真菌檢測 |
|---|---|---|
| 培養基 | 血平板、巧克力平板、麥康凱平板 | 沙氏葡萄糖瓊脂(SDA)、腦心浸液瓊脂 |
| 藥敏試驗 | 紙片擴散法(K-B法)、微量肉湯稀釋法(MIC) | CLSI M27/M38 或 EUCAST 標準微量稀釋法 |
| 分子檢測 | PCR檢測mecA、blaCTX-M、vanA等耐藥基因 | PCR檢測ERG11、FKS1突變,或測序鑒定耐藥位點 |
| 檢測周期 | 24–48小時出結果 | 72小時–2周(生長緩慢) |
真菌藥敏需更嚴格控制培養條件(如溫度、濕度),且無標準化紙片法,而細菌藥敏已廣泛實現自動化與標準化。
三、臨床特征與易感人群
- 細菌感染:多為急性化膿性炎癥,如肺炎鏈球菌肺炎、金黃色葡萄球菌敗血癥,表現為高熱、膿痰、局部紅腫熱痛,健康人群亦可感染。
- 真菌感染:多為慢性、隱匿性,常見于免疫低下者(HIV、化療、器官移植、長期使用廣譜抗生素者),如:
- 白色念珠菌 → 鵝口瘡、陰道炎
- 曲霉菌 → 侵襲性肺曲霉病
- 耳念珠菌 → 多藥耐藥血流感染(2020年被CDC列為“緊急威脅”)
濫用抗生素可破壞正常菌群,誘發真菌二重感染,如“抗生素相關性腹瀉”繼發艱難梭菌或念珠菌過度生長。
四、治療藥物與挑戰
表格| 類別 | 細菌治療藥物 | 真菌治療藥物 |
|---|---|---|
| 代表藥物 | 青霉素、頭孢菌素、氟喹諾酮、萬古霉素 | 唑類(氟康唑)、棘白菌素(卡泊芬凈)、多烯類(兩性霉素B) |
| 毒性風險 | 腎毒性、過敏反應為主 | 肝毒性(唑類)、腎毒性(兩性霉素B)、電解質紊亂 |
| 研發瓶頸 | 新抗生素研發緩慢,但管線較豐富 | 抗真菌藥研發極難,因真菌為真核生物,藥物易誤傷宿主細胞,近20年僅3類新藥上市 |
結構對比圖示
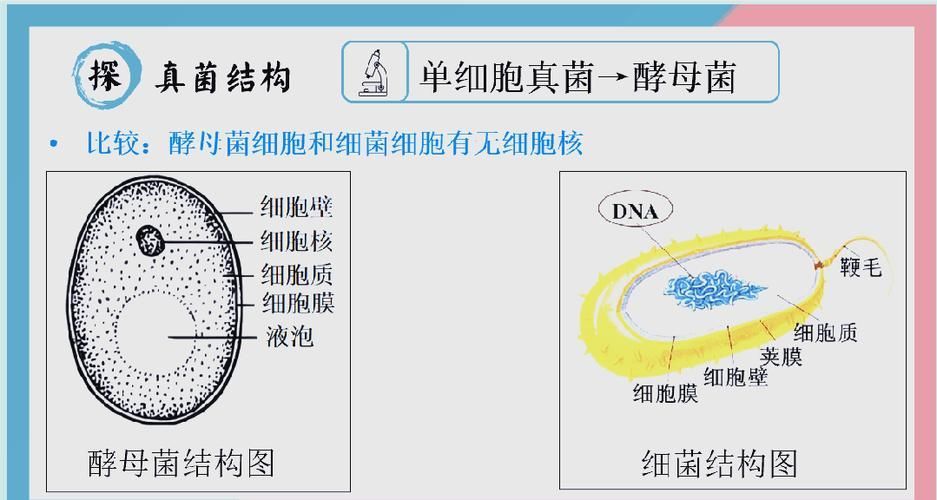
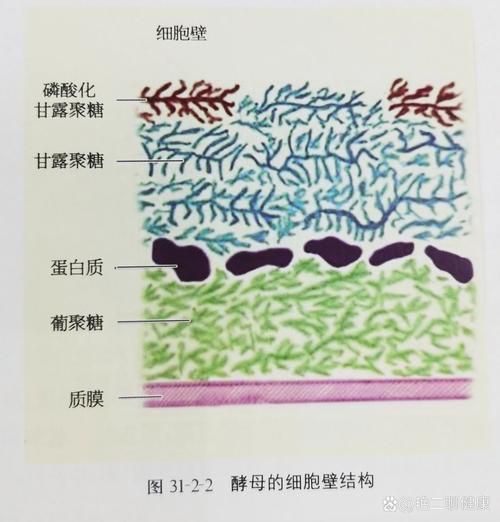
圖示:革蘭氏陽性與陰性細菌細胞壁含肽聚糖,而真菌細胞壁以幾丁質為主,決定藥物滲透性與靶向性差異
 展開
展開圖示:真菌酵母細胞結構與菌絲形態,顯示其真核細胞器(細胞核、線粒體)與細菌原核結構的根本區別
權威臨床視角補充
 手把手教你看懂,細菌藥敏檢驗報告正商參閱
手把手教你看懂,細菌藥敏檢驗報告正商參閱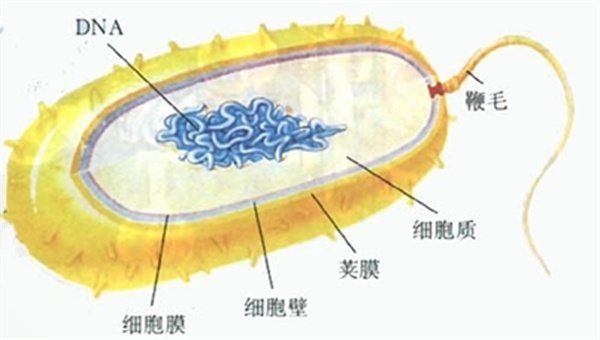 【睛心檢驗】細菌、真菌—檢驗科是如何區分這些“壞家伙”的中國中醫科學院眼科醫院
【睛心檢驗】細菌、真菌—檢驗科是如何區分這些“壞家伙”的中國中醫科學院眼科醫院
發表評論