真菌和細菌的耐藥性有何不同,真菌和細菌的耐藥性有何不同,
真菌和細菌的耐藥性有何不同
 31:19深部真菌病常見病原耐藥現狀與機制-講真菌很好的老師嗶哩嗶哩
31:19深部真菌病常見病原耐藥現狀與機制-講真菌很好的老師嗶哩嗶哩
 07:30醫學手繪精講 | 細菌耐藥機制大總結嗶哩嗶哩
07:30醫學手繪精講 | 細菌耐藥機制大總結嗶哩嗶哩
 07:4800:00/07:48
07:4800:00/07:48
有哪些抗真菌藥物研發進展
如何區分真菌和細菌的耐藥性
真菌和細菌的耐藥性哪個更嚴重
真菌和細菌的耐藥性在機制、發展速度和臨床應對上存在顯著差異,核心區別在于真菌作為真核生物,與人類細胞結構相似,導致藥物研發難、副作用大,而細菌為原核生物,雖抗生素種類多,但耐藥基因易傳播,形成“超級細菌”。以下從多個維度詳細解析。
一、細胞結構差異決定藥物靶點不同
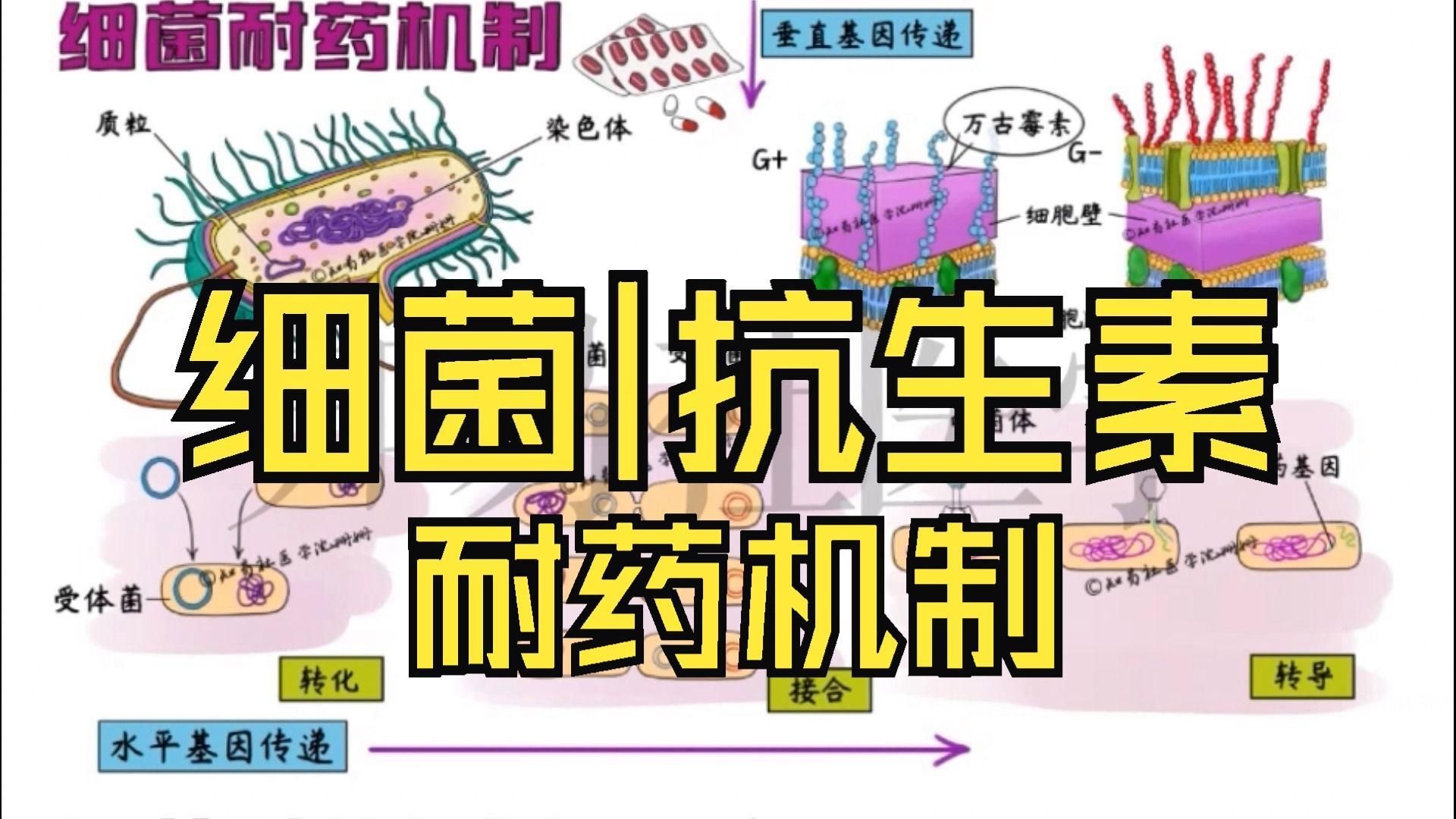
- 細菌:屬于原核生物,無細胞核,細胞壁主要成分為肽聚糖,因此許多抗生素(如青霉素)通過抑制肽聚糖合成來殺菌。
- 真菌:為真核生物,有完整細胞核和細胞器,細胞膜含麥角固醇,抗真菌藥(如兩性霉素B)主要作用于該成分,但因人體細胞膜也含固醇類物質,易產生毒性。
這一根本差異使得抗真菌藥開發更困難,治療窗口更窄。
 31:19深部真菌病常見病原耐藥現狀與機制-講真菌很好的老師嗶哩嗶哩
31:19深部真菌病常見病原耐藥現狀與機制-講真菌很好的老師嗶哩嗶哩 07:30醫學手繪精講 | 細菌耐藥機制大總結嗶哩嗶哩
07:30醫學手繪精講 | 細菌耐藥機制大總結嗶哩嗶哩二、耐藥機制對比
表格| 機制 | 細菌 | 真菌 |
|---|---|---|
| 藥物靶點改變 | 常見,如MRSA中PBP2a蛋白替代原有靶點 | 常見,如白色念珠菌ERG11基因突變影響唑類藥物結合 |
| 藥物外排泵 | ABC轉運蛋白、RND家族泵出藥物 | CDR1、MDR1等基因過度表達導致唑類外排 |
| 生物膜形成 | 銅綠假單胞菌在導管表面形成生物膜 | 白色念珠菌生物膜可使藥物敏感性下降1000倍 |
| 藥物失活酶 | 產生β-內酰胺酶水解青霉素 | 尚未發現廣泛存在的滅活酶機制 |
| 基因水平轉移 | 質粒、轉座子傳播耐藥基因(如NDM-1) | 主要通過自發突變,水平轉移罕見 |
細菌耐藥性傳播更快,真菌則更多依賴自身突變。
三、臨床表現與治療挑戰
細菌感染:
- 常見耐藥菌:MRSA、CRE(碳青霉烯類耐藥腸桿菌)
- 治療策略:聯合用藥(如替加環素+多黏菌素),依據藥敏試驗調整
- 預防重點:合理使用抗生素,防止院內傳播
真菌感染:
- 常見耐藥菌:耳念珠菌、耐唑類曲霉
- 治療難點:藥物選擇少,療程長(如隱球菌腦膜炎需半年以上)
- 特殊風險:免疫缺陷患者易反復感染,死亡率高
四、耐藥性發展趨勢
- 細菌:耐藥性增長迅速,部分菌株已對所有現有抗生素耐藥(“超級細菌”),全球每年約127萬人死于耐藥菌感染。
- 真菌:耐藥性上升較慢,但新型抗真菌藥研發滯后,耳念珠菌等多重耐藥菌已在多國暴發。
五、防控策略差異
表格| 策略 | 細菌 | 真菌 |
|---|---|---|
| 合理用藥 | 限制廣譜抗生素濫用 | 避免長期使用唑類藥物 |
| 感染控制 | 手衛生、隔離耐藥菌患者 | 環境消毒(真菌孢子存活久) |
| 新藥研發 | 新型β-內酰胺酶抑制劑 | 三萜類藥物(如Ibrexafungerp) |
| 疫苗應用 | 肺炎球菌疫苗、流感疫苗間接減少抗生素使用 | 目前無廣泛應用的抗真菌疫苗 |
 07:4800:00/07:48
07:4800:00/07:48真菌和細菌的耐藥性雖有部分機制重疊(如外排泵、靶點改變),但因生物學本質不同,導致臨床處理策略迥異。細菌耐藥重在“防傳播”,真菌耐藥則難在“缺藥物”。
有哪些抗真菌藥物研發進展
如何區分真菌和細菌的耐藥性
真菌和細菌的耐藥性哪個更嚴重
推薦閱讀:
魚缸用增氧泵價格是多少:魚缸增氧機-xtrac增氧機-xtrac增氧機
文章版權聲明:本站文章來之全網,如有雷同請聯系站長微信xlyc002 ,轉載或復制請以超鏈接形式并注明出處。

發表評論